Chantry, C. J., Eglash, A. & Labbok, M. (2015). ABM Position on Breastfeeding-Revised 2015. Breastfeeding Medicine, 10(9), 407-411. https://doi.org/10.1089/bfm.2015.29012.cha
DiGirolamo, A. M., Grummer-Strawn, L. M. & Fein, S. B. (2008). Effect of maternity-care practices on breastfeeding. Pediatrics, 122 Supl. 2, S43-49. https://doi.org/10.1542/peds.2008-1315e
Hansen, K. (2016). Breastfeeding: A smart investment in people and in economies. The Lancet, 387(10017), 416. https://doi.org/10.1016/S0140-6736(16)00012-X
Office of the Surgeon General (US); Centers for Disease Control and Prevention (US); Office on Women's Health (US) (2011). The Surgeon General's Call to Action to Support Breastfeeding. Office of the Surgeon General (US) https://www.ncbi.nlm.nih.gov/books/NBK52680/
Organización Mundial de la Salud/Fondo de las Naciones Unidas para la Infancia (2021). Los diez pasos para una lactancia exitosa [infografía]. https://www.who.int/nutrition/bfhi/POSTER.pdf
Organización Mundial de la Salud. (2021, junio 9). Alimentación del lactante y del niño pequeño. https://www.who.int/es/news-room/fact-sheets/detail/infant-and-young-child-feeding
Organización Panamericana de la Salud. (2010). La alimentación del lactante y del niño pequeño. Capítulo Modelo para libros de texto dirigidos a estudiantes de medicina y otras ciencias de la salud. Organización Mundial de la Salud. http://apps.who.int/iris/bitstream/handle/10665/44310/9789275330944_spa.pdf;jsessionid=F7BD38DFE3B8167F099B3A195F2FA5C8?sequence=1
Organización Mundial de la Salud/Fondo de las Naciones Unidas para la Infancia (2019). Guía para la aplicación: proteger, promover y apoyar la lactancia materna en los establecimientos que prestan servicios de maternidad y neonatología-Revisión de la Iniciativa Hospitales Amigos del Niño 2018. OMS/UNICEF. https://apps.who.int/iris/bitstream/handle/10665/326162/9789243513805-spa.pdf
Organización Mundial de la Salud (2017). Código Internacional de Comercialización de Sucedáneos de la Leche Materna. OMS. https://apps.who.int/iris/bitstream/handle/10665/255194/WHO-NMH-NHD-17.1-spa.pdf?sequence=1
Organización Mundial de la Salud (1998). Pruebas científicas de los diez pasos hacia una feliz lactancia natural. División de Salud y Desarrollo del Niño. OMS. http://apps.who.int/iris/bitstream/handle/10665/67858/WHO_CHD_98.9_spa.pdf?sequence=1
Organización Mundial de la Salud (2005). Enterobacter sakazakii y otros microorganismos en los preparados en polvo para lactantes: informe de la reunion. Organización de las Naciones Unidas para la Agricultura y la Alimentación. https://apps.who.int/iris/handle/10665/43682
Sinha, B., Chowdhury, R., Sankar, M. J., Martines, J., Taneja, S., Mazumder, S., Rollins, N., Bahl, R. & Bhandari, N. (2015). Interventions to improve breastfeeding outcomes: A systematic review and meta-analysis. Acta Paediatrica, 104, 114-134. https://doi.org/10.1111/apa.13127
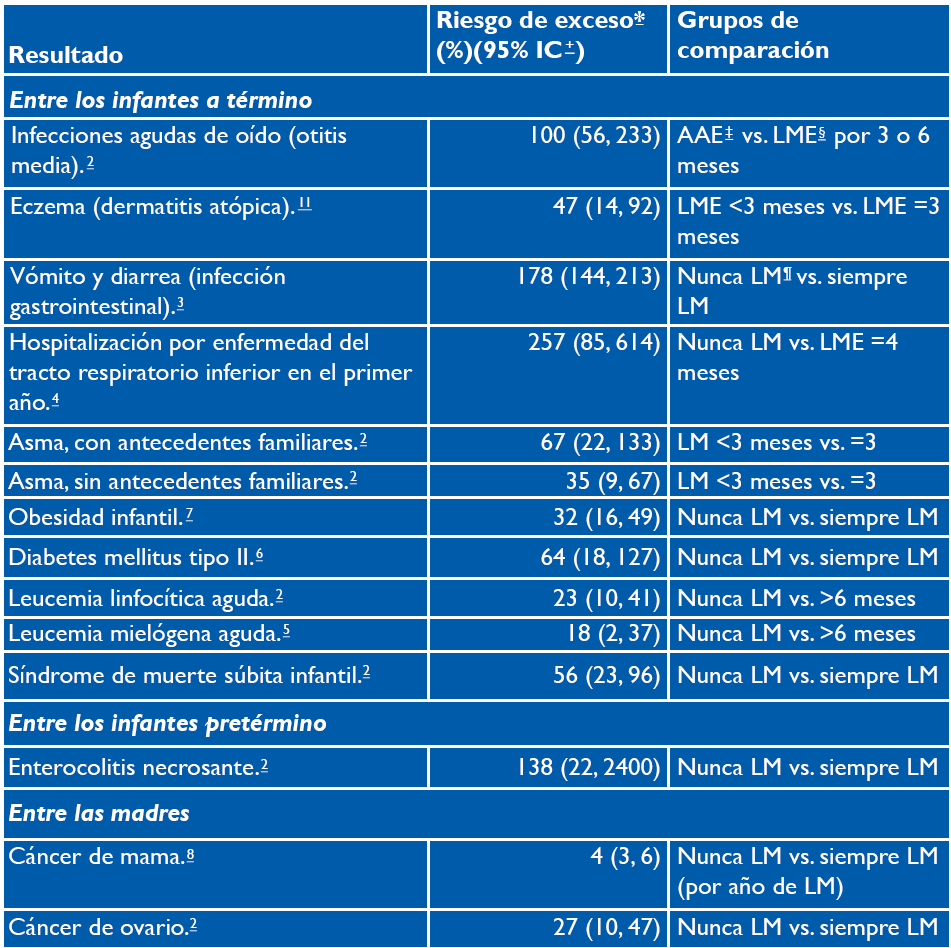
Stuebe, A. (2009). The Risks of Not Breastfeeding for Mothers and Infants. Reviews in Obstetrics and Gynecology, 2(4), 222-231. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2812877/
Victora, C. G., Bahl, R., Barros, A. J. D., França, G. V. A., Horton, S., Krasevec, J., Murch, S., Sankar, M. J., Walker, N., Rollins, N. C. & Lancet Breastfeeding Series Group. (2016). Breastfeeding in the 21st century: Epidemiology, mechanisms, and lifelong effect. The Lancet, 387(10017), 475-490. https://doi.org/10.1016/S0140-6736(15)01024-7
World Health Organization. (2018). Guideline, counselling of women to improve breastfeeding practices. OMS. http://www.ncbi.nlm.nih.gov/books/NBK539314/
Consideraciones importantes:
- En la guía en que se basa este curso, que tiene por nombre: Guía para la aplicación. Protección, promoción y apoyo de la lactancia natural en los centros que prestan servicios de maternidad y neonatología: revisión de la Iniciativa «Hospital amigo del niño», podrá encontrar mayores referencias de este tema.
- El conocimiento científico acerca de las bases biológicas de la salud y la enfermedad es un campo cambiante cada día. En este curso-taller las referencias bibliográficas han sido seleccionadas por su relevancia científica, no por su disponibilidad de acceso libre de costo. No es responsabilidad de la Universidad Veracruzana o de los instructores del curso-taller, proporcionarlas a los participantes. Los contenidos temáticos que serán evaluados en este curso-taller están colocados a lo largo de todas las sesiones.